Reconstrucción de defectos en miembro superior con colgajos de microperforantes unal. Serie de casos - Reconstruction of upper limb defects with microperforating flaps.Case series
Palabras clave:
Defecto de cobertura tisular, miembro superior, colgajos cutáneos, colgajos keystone, colgajo de microperforantes, Tissue coverage defect, upper limb, skin flaps, keystone flaps, microperforator flapResumen
ResumenEl miembro superior es un segmento corporal de vital importancia en las relaciones humanas debido a su función en la interacción y comunicación. Dada su ubicación anatómica, es vulnerable a lesiones que pueden causar diferentes grados de discapacidad. Estas lesiones presentan retos significativos en términos de cobertura cutánea y reconstrucción. Los desafíos en la cobertura cutánea están dados por la falta de disponibilidad de tejido local adecuado. Las heridas o defectos en esta región a menudo requieren técnicas avanzadas para asegurar una cobertura estable y funcional. En muchos casos se emplean colgajos a distancia, lo cual implica el sacrificio de ejes vasculares importantes, la necesidad de injertos en el área donante y, a menudo, resultados estéticos subóptimos. Se presenta una serie de 65 casos en los que se utilizan colgajos locales en isla tipo UNAL como una opción de cobertura en miembro superior, ofreciendo diversas ventajas reconstructivas sobre otras técnicas quirúrgicas.
Summary
The upper limb is a body segment of vital importance in human relationships due to its function in interaction and communication. Given its anatomical location, it is vulnerable to injuries that can cause different degrees of disability. These lesions present significant challenges in terms of skin coverage and reconstruction. The challenges in skin coverage are due to the lack of availability of adequate local tissue. Wounds or defects in this region often require advanced techniques to ensure stable and functional coverage. In many cases, remote flaps are used, which involves the sacrifice of important vascular axes, the need for grafts in the donor area, and often suboptimal aesthetic results. A series is presented of 65 cases in which UNAL-type local island flaps are used as a coverage option in the upper limb, offering various reconstructive advantages over other surgical techniques.
Introducción
El miembro superior es un segmento corporal de vital importancia en las relaciones humanas, tiene funciones específicas y únicas¹. Dada su ubicación anatómica es vulnerable a presentar lesiones que causan diferentes grados de discapacidad, siendo los defectos de cobertura mucho más complejos¹'² y los procesos reconstructivos un reto quirúrgico³. La cobertura cutánea en el miembro superior puede ser demandante por la escasa disponibilidad de tejido local para defectos relativamente grandes que tradicionalmente han requerido colgajos a distancia para lograr una cobertura estable, al costo de sacrificar ejes vasculares, requerimiento de técnicas auxiliares como injertos de piel, con resultados estéticos subóptimos.
Se ha descrito la versatilidad de los colgajos keystone para la reconstrucción de defectos en diferentes áreas anatómicas, mencionando como principales ventajas la posibilidad de generar una reconstrucción con tejido de similares características, menores tiempos quirúrgicos y estancias hospitalarias cortas⁵⁻⁷. Varias modificaciones se han generado a través del tiempo, principalmente en cuanto al diseño⁶⁻⁹.
En 2018, Gómez y cols. introdujeron el concepto de «área pedicular» (AP), desvinculándose del diseño geométrico clásico para adaptarlo a las necesidades particulares de cada defecto. De esta forma, se presenta una herramienta que cambia el concepto de pedículos anatómicos fijos por áreas pediculares aleatorias⁶'¹⁰'¹¹.
A partir de este concepto, se ha planteado un diseño basado en islas cutáneas de gran tamaño que superan los límites establecidos como seguros para la elevación de un colgajo al azar y que sobrepasan los territorios vasculares de un perforosoma o angiosoma. Esto se da bajo el concepto de un área pediculada reducida, sin una perforante identificable, permitiendo la realización de colgajos con diseños libres y movimientos en diferentes ejes según los requerimientos, técnica que se ha denominado UNAL FLAP (Microperforantes Ubicuas Neurovasculares Aleatorias).
Este estudio muestra la experiencia del servicio de Cirugía Plástica de la Universidad Nacional, en la reconstrucción de defectos en miembro superior usando UNAL FLAP, resaltando los conceptos fisiológicos expuestos en series de casos anteriores y planteando una nueva clasificación basada en el tipo de movimiento/desplazamiento.
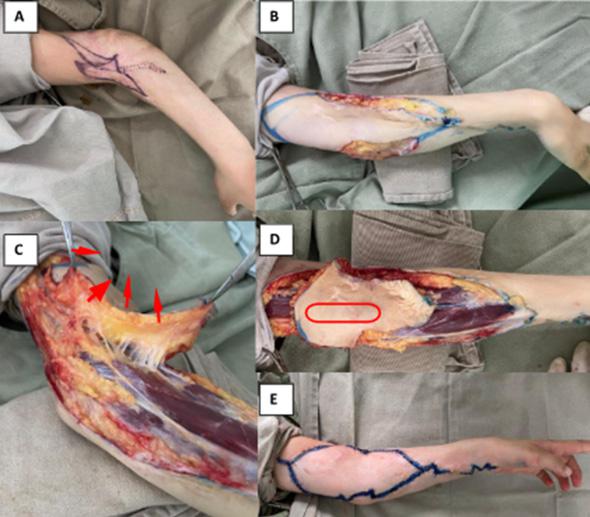
Se desarrolló un estudio descriptivo retrospectivo, por medio de serie de casos desde agosto del 2014 a julio 2022. Se analizaron las bases de datos del servicio de Cirugía Plástica de la Universidad Nacional de Colombia y se recopilaron los casos clínicos de pacientes que presentaron defectos de cobertura de diferentes etiologías en el miembro superior, y que se optó como estrategia reconstructiva la realización de colgajos UNAL. Entre los criterios de inclusión se tuvieron en cuenta pacientes que tenían registro fotográfico completo (defecto inicial, fotos intraquirúrgicas y seguimiento clínico mínimo a 3 meses), y resumen de la historia clínica. Se recolectaron datos demográficos y clínicos incluyendo género, edad, tipo de lesión, localización anatómica, tamaño del defecto, tamaño del colgajo, número de colgajos, tiempo quirúrgico, complicaciones, clasificación del colgajo por Behan. Se aplicó la nueva clasificación propuesta por el equipo basada en el eje de desplazamiento (Figura 2).
-
Tipo I: Movimiento de avance (desplazamiento axial)
-
Tipo II: Rotación semicircular (transposición) de un solo extremo del colgajo
-
Tipo III: Rotación de los 2 extremos del colgajo
-
Tipo IV: Propela 180 grados
Resultados
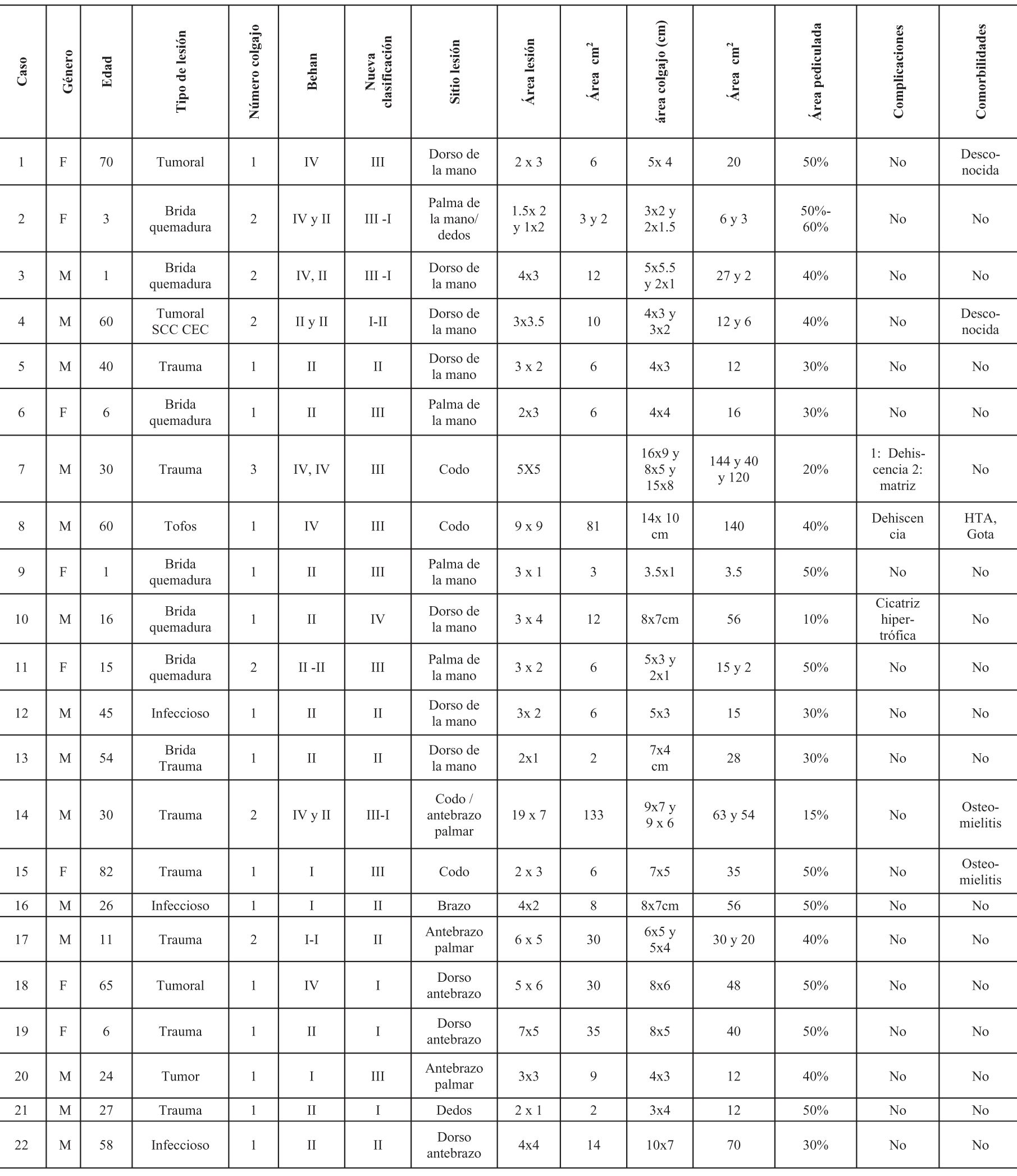
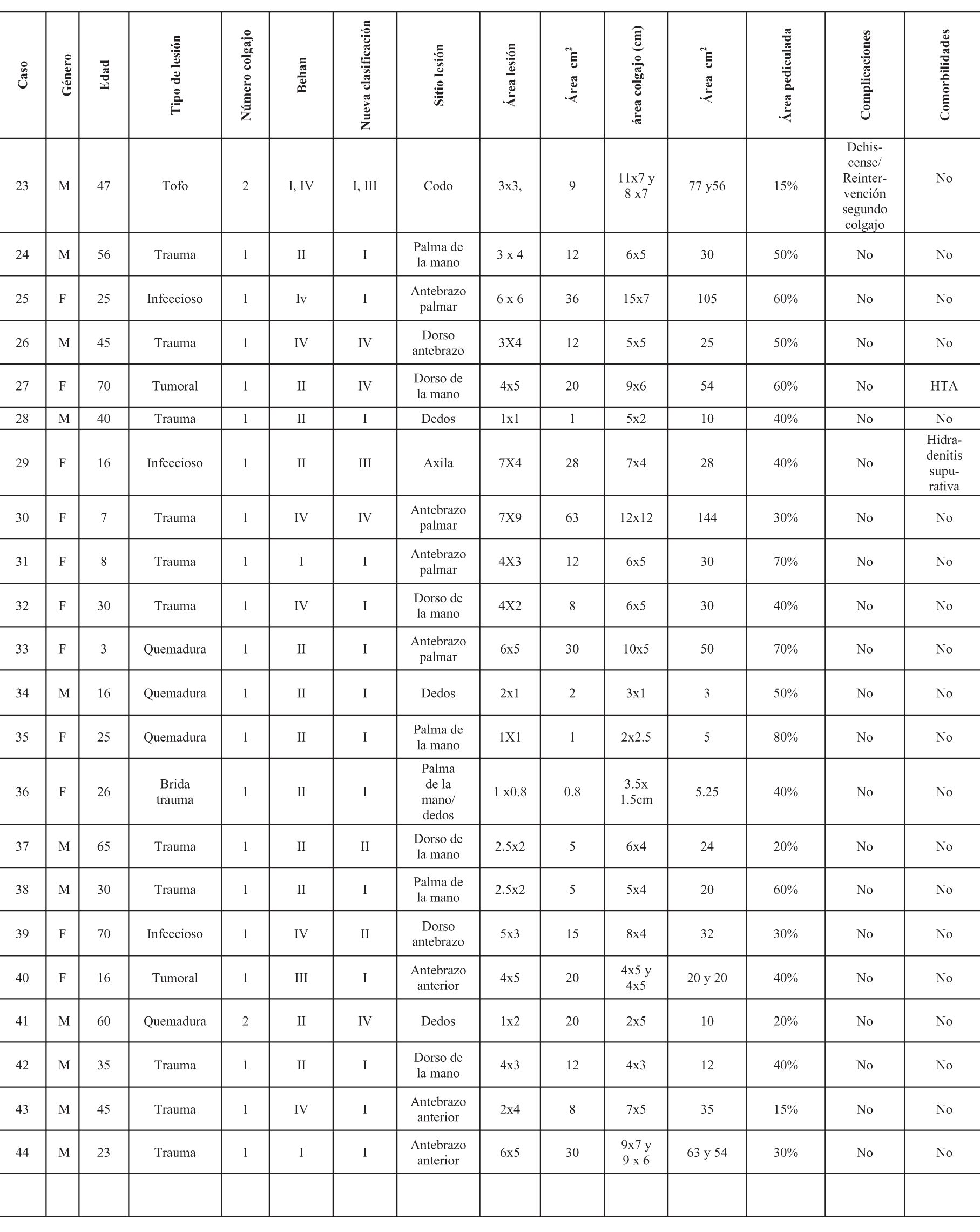
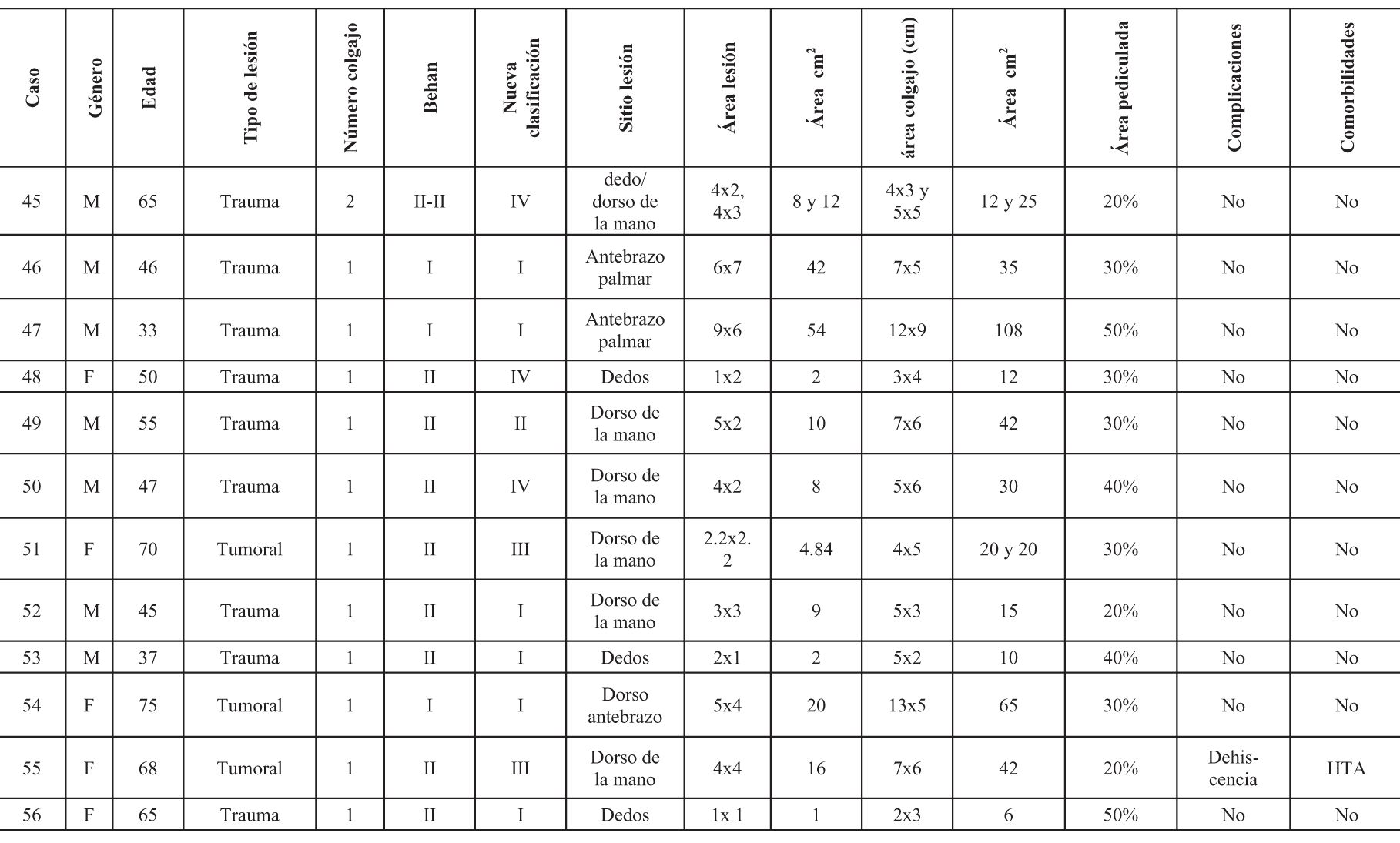
Se incluyeron en el estudio un total de 65 colgajos en 56 pacientes que cumplían los criterios de inclusión (32 hombres y 24 mujeres), con una edad promedio de 38 años (el mayor de 82 años, el menor de 1 año). Tabla 1.
Las etiologías fueron: trauma 50%; tumor 16.7%; bridas por quemaduras 10.71%; infección 8.9%; quemadura 7.1%; bridas por trauma 3.57%; tofos 3.57%. (Tabla 2).
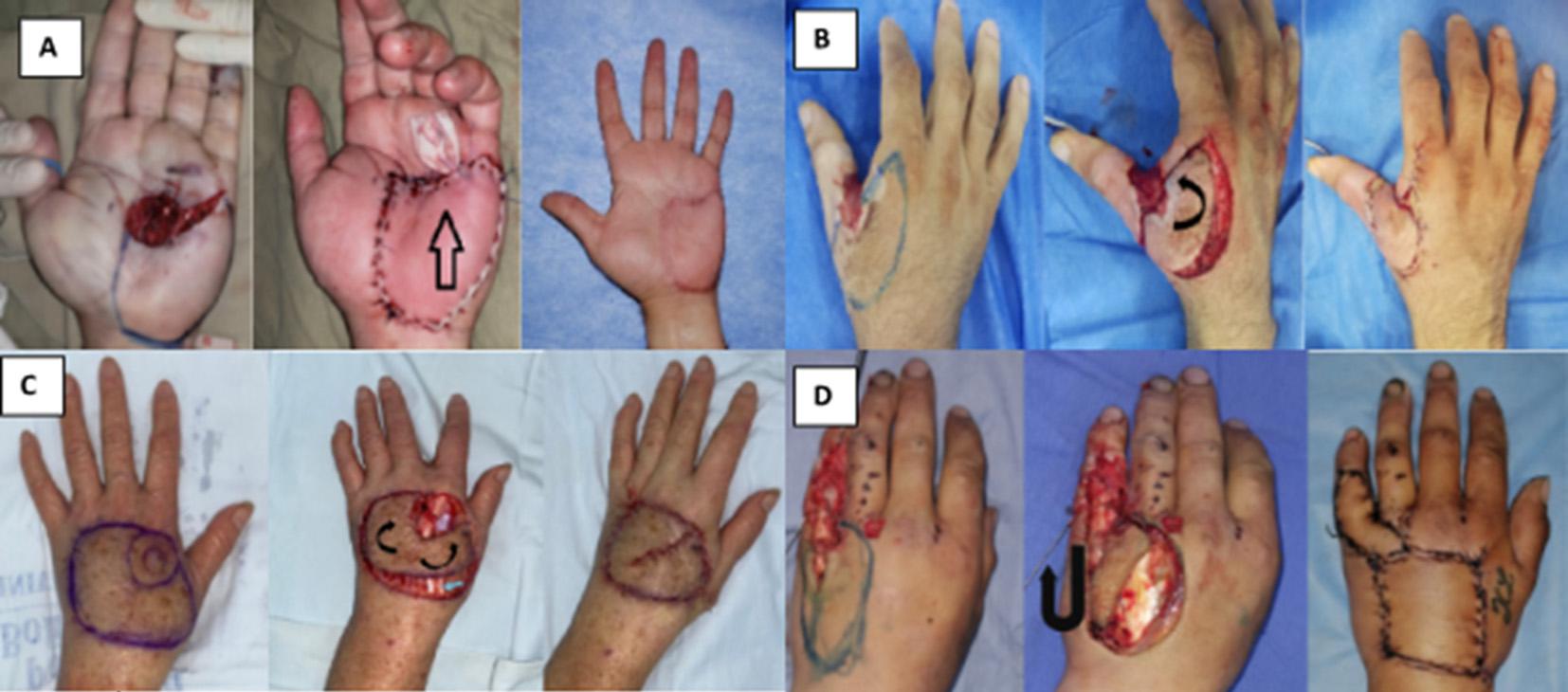

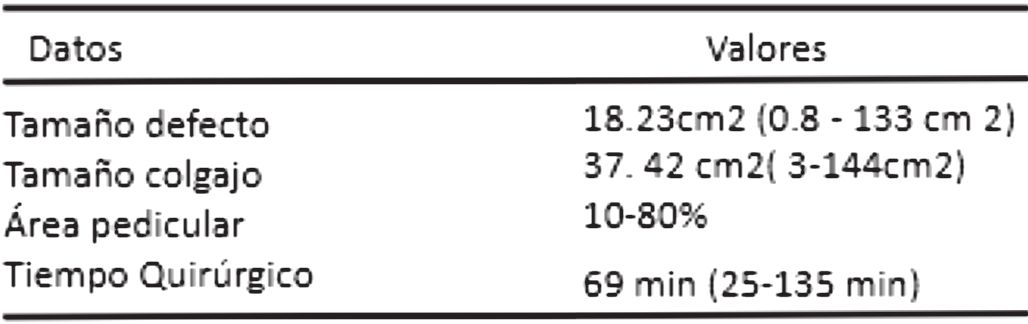
El número de colgajos por persona fue de 1 colgajo para 46 pacientes, 2 colgajos para 9 pacientes, 3 colgajos para 1 paciente.
Los pacientes que requirieron más de un colgajo se sometieron a la mayoría de estos procedimientos en el mismo tiempo quirúrgico, con el objetivo de cubrir el defecto residual posterior a la movilización del primer colgajo. Solo dos pacientes necesitaron una segunda intervención debido a dehiscencia, realizándose un colgajo adicional para el cierre sin tensión de la zona expuesta. De los 65 colgajos, 44% se realizaron en las manos, 26% en antebrazos, 15% en los dedos, 7.6% en codos, 4.6% en brazos, 1.65% en región axilar. El tamaño promedio del defecto fue de 18.23 cm² (0.8 cm² - 133 cm²). El tamaño promedio del colgajo fue de 37.42 cm² (3 cm²- 144 cm²). (Tabla 3)
En cuanto a la clasificación de los colgajos descrita inicialmente por Behan en el 2003, de la muestra total, 11 colgajos se catalogaron como Tipo I; Tipo II: 38; Tipo III: 1; Tipo IV: 15.
En la clasificación actual basada en el desplazamiento y movimiento, corresponden al Tipo I, 31 colgajos (47%); Tipo II: 10 (15%); Tipo III: 15 (23%); Tipo IV: 9 (13%) (Tabla 4).
El área pediculada fue en promedio del 39%, siendo la de menor tamaño del 10% en el dorso de la mano y la de mayor tamaño del 80% en la palma de la mano. (Tabla 5).
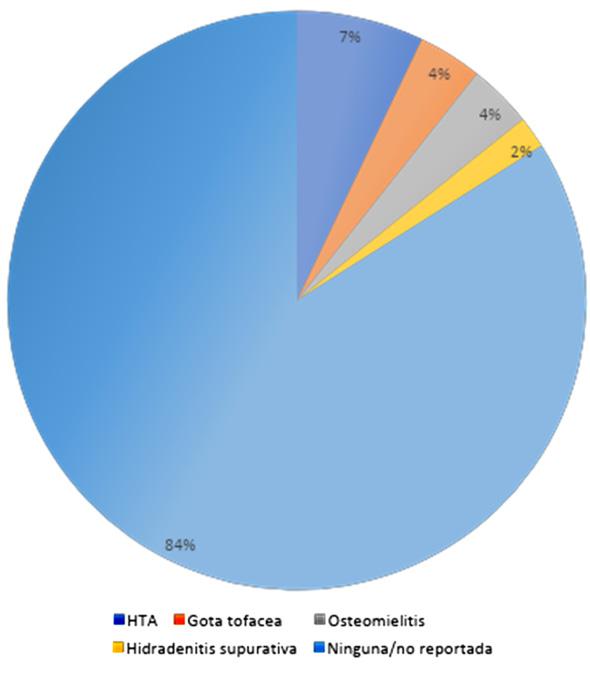
Las comorbilidades presentadas por los pacientes fueron HTA, gota tofácea, osteomielitis, hidradenitis supurativa (Gráfica 1). Las complicaciones se clasificaron como mayores y menores; se presentaron 3 dehiscencias en codo, 1 en dorso mano, 1 en axila, 1 cicatriz hipertrófica en dorso de la mano (Tabla 6). Tiempo quirúrgico promedio: 69 min.
Discusión
¿Por qué usar los colgajos de microperforantes para la reconstrucción de defectos en el miembro superior?
Los defectos cutáneos del miembro superior han sido, por mucho tiempo, un reto quirúrgico que usualmente requiere el uso de colgajos regionales. Estos pueden sacrificar ejes vasculares importantes para la mano y dejar grandes cicatrices en las áreas donantes. Además, suelen implicar una técnica quirúrgica compleja, requerir un tiempo quirúrgico prolongado y dejar secuelas y cicatrices que opacan el resultado estético⁴'⁵.
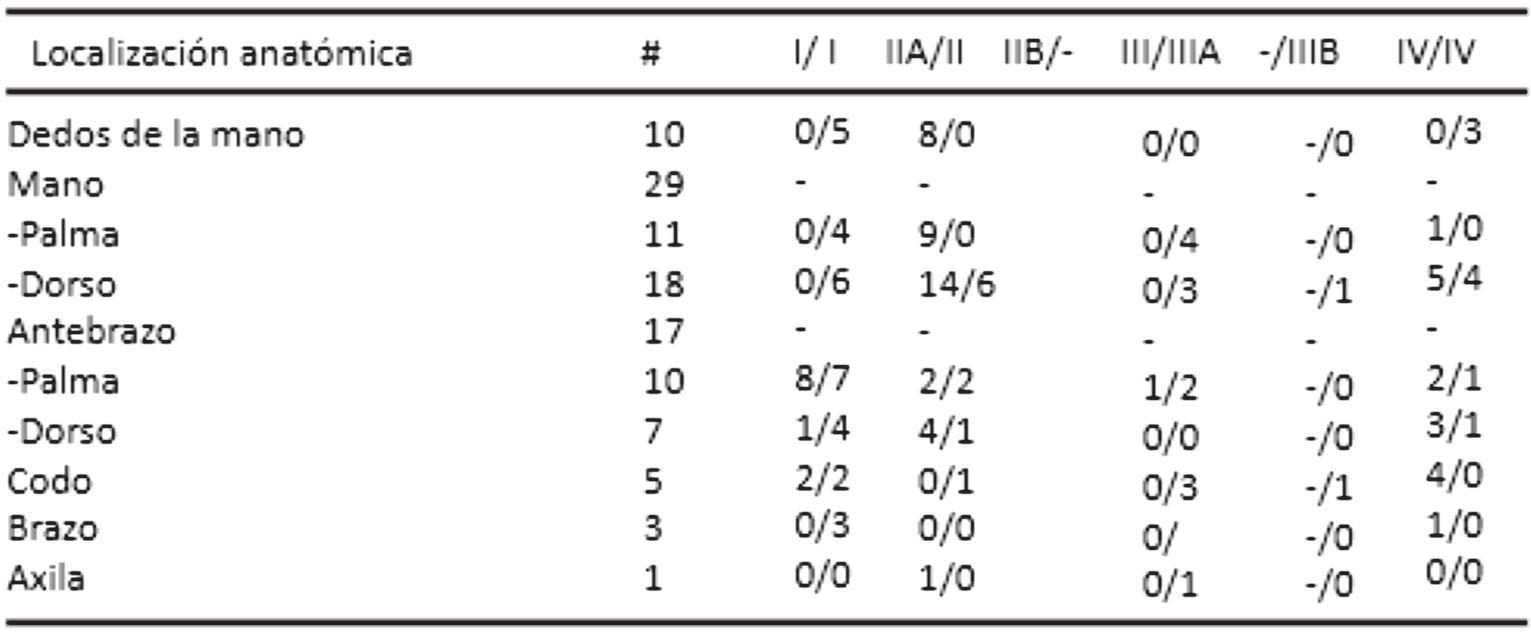
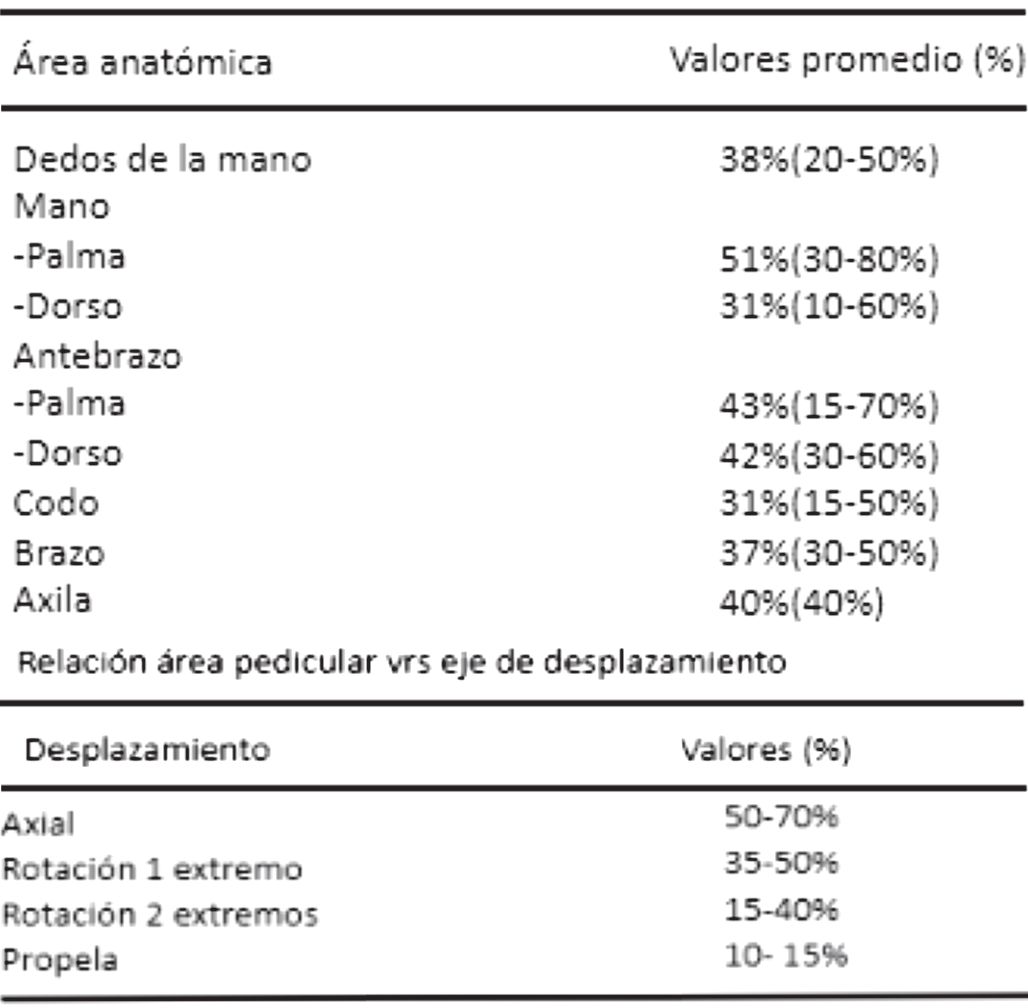

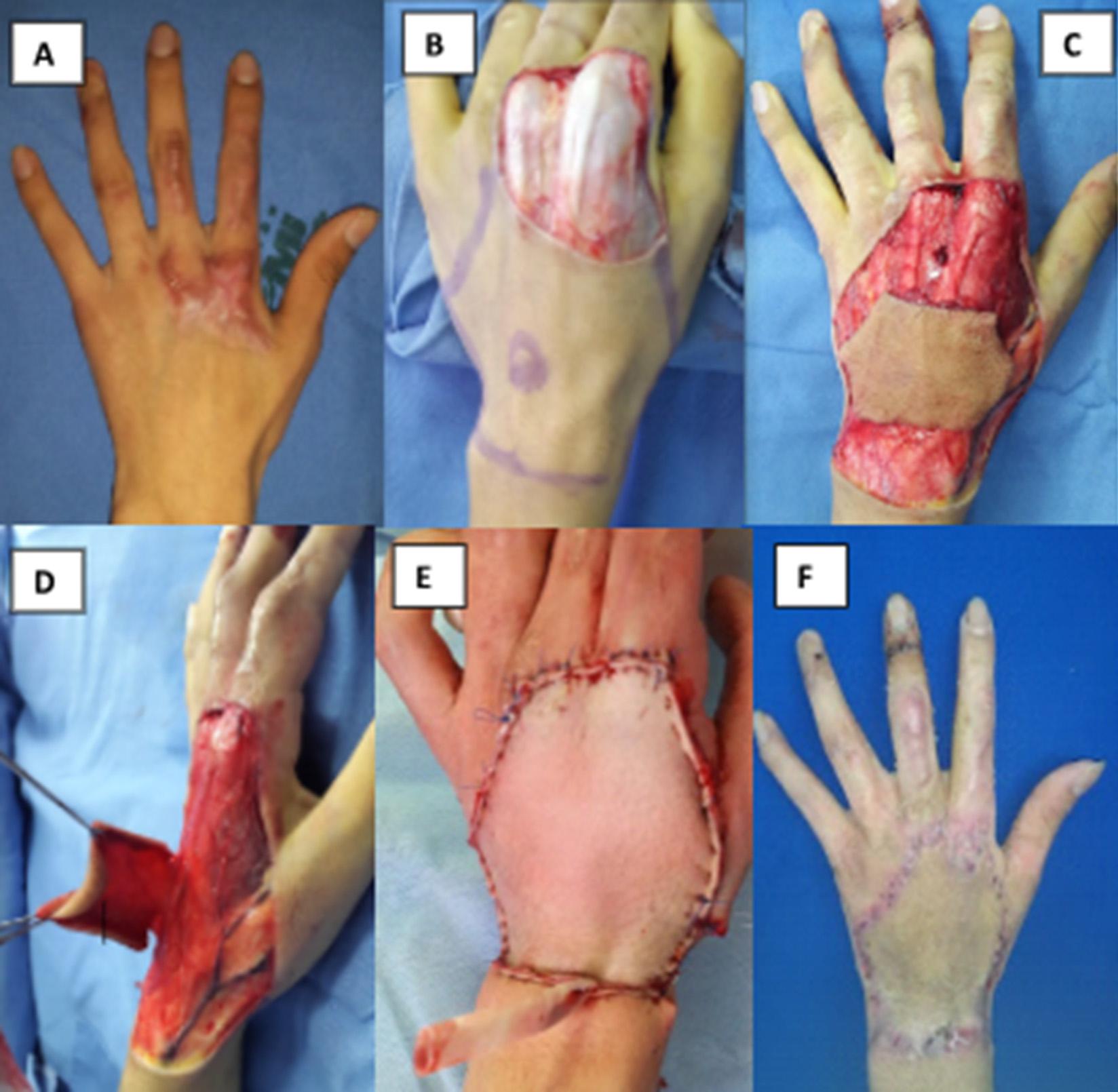
Sin embargo, a pesar del diseño innovador y sencillo de los colgajos keystone y sus múltiples ventajas frente a colgajos históricamente utilizados, algunas áreas requieren mayor movilidad del tejido.
Es en este punto en donde los colgajos tipo UNAL cobran importancia. Las modificaciones de los colgajos de perforantes en islas clásicos, ofrecen libertad en el diseño y movilidad de los tejidos. La ubicuidad de las perforantes y el diseño aleatorio del colgajo en cualquier localización anatómica maximizan el uso de la piel local, posibilitan el cierre del defecto sin tensión y reducen la necesidad de injertos de piel al cubrir las áreas donantes de forma eficiente.
Manteniendo características indispensables en cuanto a textura, color, elasticidad y, principalmente movilidad y sensibilidad protectora, gracias a que se conservan los nervios cutáneos del dermatoma específico del área donante⁹.
La cobertura de defectos de tamaños variables se logra gracias a la nutrición vascular del tegumento, proveniente de perforantes y microperforantes del plexo subcutáneo, fasciocutáneo y musculocutáneo¹²'¹³.
Un promedio de 48 perforantes provenientes de 15 territorios vasculares perfunden la piel de la extremidad superior¹², permitiendo el diseño de islas de gran tamaño, nutridas por áreas pediculadas pequeñas y con desplazamientos amplios. Esto mejora la adaptación del colgajo a las necesidades reconstructivas, ya que se acomodan a las líneas de tensión y pliegues de flexión, logrando mejores resultados estéticos¹³⁻¹⁵. (Figura 1)
Cambios en el principio del diseño de los colgajos El UNAL FLAP, ha introducido varias innovaciones en el diseño de colgajos, permitiendo el diseño libre de islas de piel en cuanto a forma y tamaño, ajustado a las necesidades de cobertura. Las áreas pediculadas pequeñas pueden situarse en cualquier punto de la isla debido a la ubicuidad de las microperforantes.
El plano de disección de estos colgajos se recomienda sea fasciocutáneo, para incluir la mayor cantidad de perforantes del plexo subdérmico y fascial. Se ha evidenciado que la movilidad en los diferentes ejes depende directamente del tamaño y ubicación del área pediculada, y no precisamente del plano de disección, proponiendo así una nueva clasificación en torno al movimiento (Figura 2).
Fisiología que permite el diseño de estos colgajos El área pediculada incluso, en porcentajes tan pequeños como el 10%, es posible gracias a varios mecanismos bien descritos.
-
Diseño en isla: El diseño en isla de los colgajos permite redistribuir el gradiente de presiones, evitando que el flujo se centre en un solo punto como sucede en los colgajos peninsulares. Este diseño facilita una mejor distribución del flujo sanguíneo a lo largo del colgajo, optimizando la perfusión en toda el área.
-
Simpatectomía quirúrgica: La intervención quirúrgica genera una simpatectomía que, como respuesta refleja, produce vasodilatación. Esta aumenta el flujo vascular en el área pediculada, mejorando la perfusión del colgajo.
-
Flujo Unidireccional y presiones de llenado: Se genera un flujo unidireccional que incrementa las presiones de llenado en la base del colgajo. Este gradiente de fuerzas permite la comunicación entre territorios vasculares y la apertura de vasos de choque. También facilita la creación de anastomosis, reclutando perforosomas y angiosomas vecinos, lo cual es crucial para la viabilidad del colgajo.
-
Preservación del drenaje venoso microvascular: La preservación del drenaje venoso microvascular disminuye el riesgo de congestión venosa en estos colgajos. Esto es fundamental para mantener la viabilidad del colgajo, evitando complicaciones como la congestión y la necrosis⁶'¹⁶⁻¹⁷.
Estos mecanismos combinados permiten que los colgajos UNAL sean altamente efectivos, maximizando la movilidad y adaptabilidad del tejido sin comprometer su viabilidad.
Características reconstructivas en dedos y mano La reconstrucción en dedos y mano presenta desafíos específicos debido a las características únicas de la piel y la funcionalidad de esta área anatómica.
La piel palmar es considerablemente más gruesa en comparación con la piel dorsal. Está firmemente adherida a la fascia profunda por múltiples ligamentos y septos, lo que limita su movilidad¹⁸.
A partir de los resultados de este estudio, se recomienda el diseño de colgajos con ejes de desplazamiento tipo I y tipo II en el área palmar, con áreas pediculares mínimo del 30%. (Tabla 4).
La piel dorsal es más elástica y permite rangos de movimientos más amplios¹⁹'²⁰. Se pueden diseñar con facilidad colgajos con diferentes tipos de desplazamiento (axial, rotacional, propela), con áreas pediculadas de hasta el 10%. (Tabla 4, Figura 3).
Las perforantes predominantemente septocutáneas que nutren el tegumento del área de la mano y la muñeca son cruciales en la planificación de los diseños de colgajos. Estas perforantes tienen origen directo en los arcos arteriales y se agrupan especialmente en áreas periarticulares. Se debe optar por el diseño de colgajos que conserven las áreas pediculadas en estas zonas estratégicas¹².
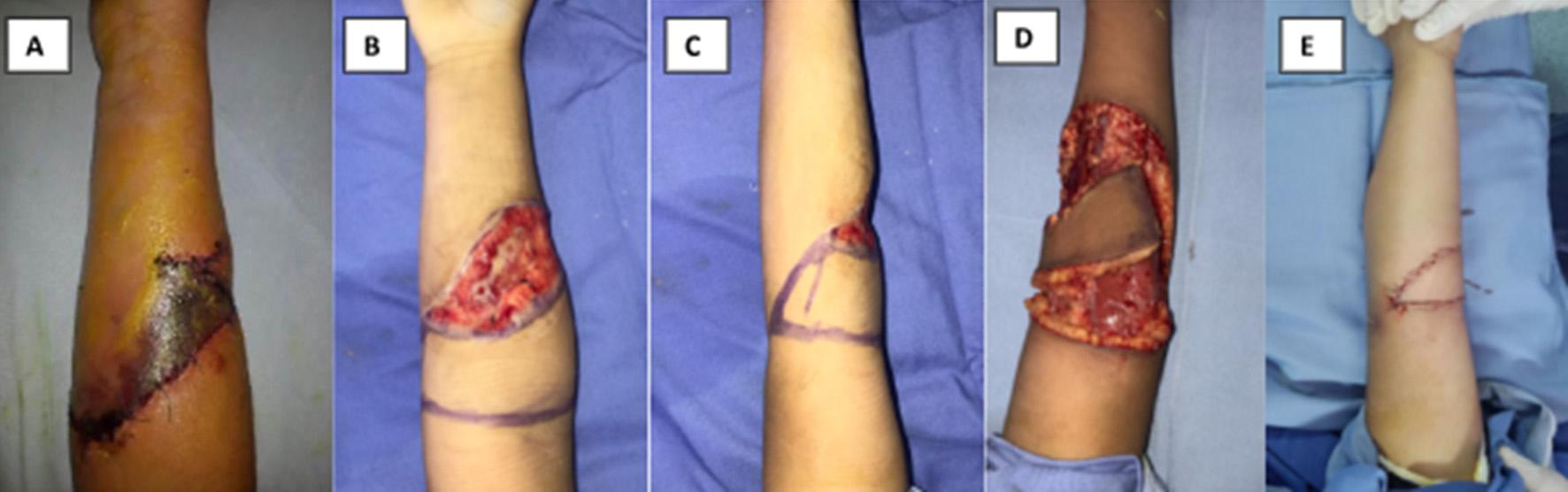
Principios de reconstrucción en antebrazo y codo Se han identificado un promedio de 24 perforantes septocutáneas y musculocutáneas en el antebrazo, con una mayor concentración en el tercio medio cara medial y en zonas periarticulares. Estas perforantes son fundamentales para el diseño de colgajos²⁰.
El tejido celular subcutáneo y la fascia están firmemente adheridos en algunas áreas del antebrazo, lo cual dificulta la separación de los planos de disección²². Por esta razón, se prefieren los colgajos fasciocutáneos.
El eje de desplazamiento del colgajo condiciona el área pediculada que nutrirá la isla de piel. Dada la alta vascularización de la zona, se ha logrado cubrir defectos de hasta 133 cm² utilizando colgajos con diferentes tipos de desplazamientos (axial, rotacional de uno o dos extremos, movimiento en propela) y con áreas pediculadas tan pequeñas como del 15% (Tabla 5, figura 4).
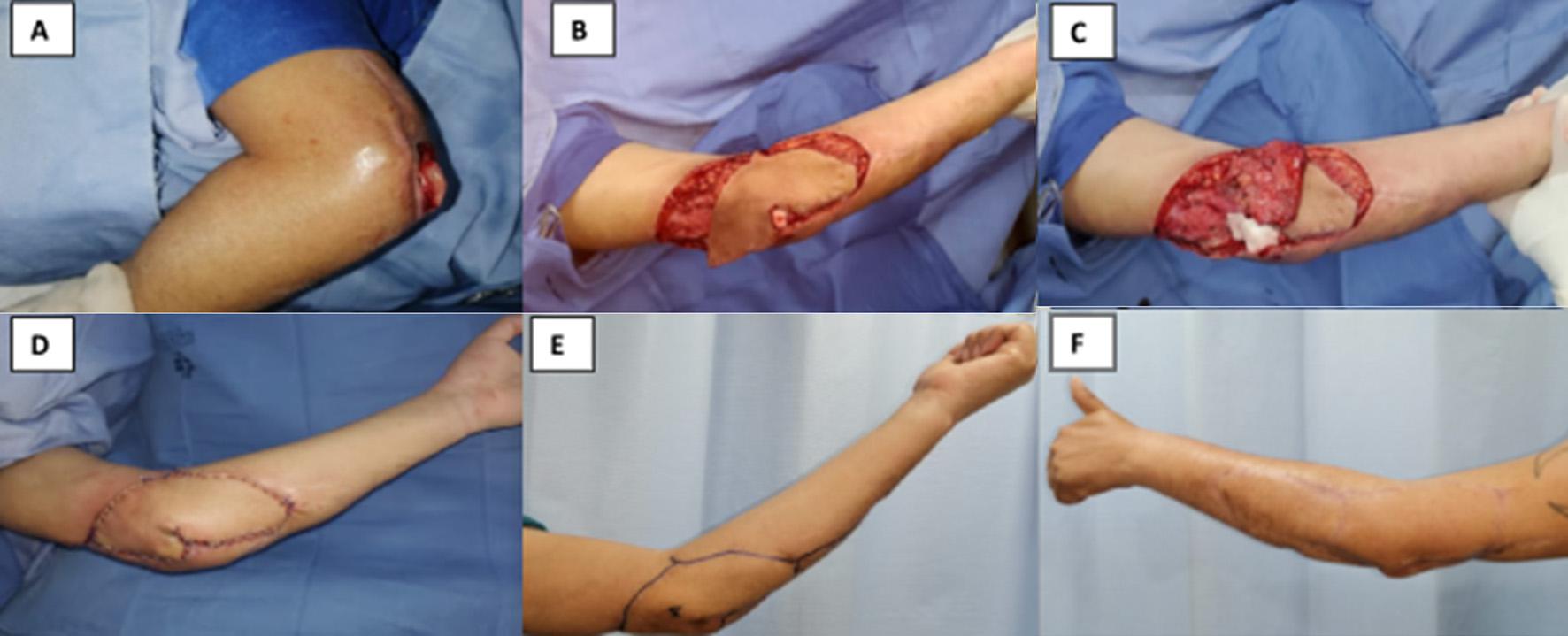
El codo presenta desafíos únicos en términos de reconstrucción debido a su movilidad extensa y la proximidad a estructuras óseas prominentes como el olécranon. La cobertura en esta área debe ser robusta, resistente, flexible y móvil para soportar las demandas funcionales de esta articulación²¹'²².
Aun así, esta es la zona del miembro superior que presenta mayores complicaciones por dehiscencia (Tabla 6).
Para sopesar esta complicación, se propone como alternativa, el uso de matrices dérmicas que se posicionan en el área de contacto con la estructura ósea, disminuyendo la superficie de contacto y mejorando la calidad del tejido periarticular. (Figura 5).
Se sugiere utilizar colgajos bilaterales alrededor del codo o uno solo de gran tamaño con un área pedicular central, permitiendo que la cicatriz resultante no se localice directamente sobre el olécranon, minimizando así las molestias y optimizando el resultado estético.
Principios de reconstrucción en brazo y región axilar Se han identificado 7 territorios vasculares y aproximadamente 22 perforantes en la región del brazo y hombro. Aunque la vascularización es rica, la piel tiende a ser menos elástica en comparación con otras áreas del cuerpo¹². Se pueden diseñar colgajos con desplazamiento axial o rotacional y áreas pediculadas en promedio de 37%.
La región axilar es privilegiada para la reconstrucción debido a sus relaciones anatómicas favorables. Es posible diseñar colgajos rotacionales en isla que se basan en tejido locorregional del miembro superior. Además, se pueden utilizar colgajos irrigados por vasos pectorales laterales o ramas cutáneas laterales de los vasos intercostales, lo que permite diseños más versátiles y adaptados a las necesidades específicas del paciente²³.
El problema principal en esta zona es la etiología del defecto de cobertura, ya que en los casos donde hay un proceso infeccioso adyacente como en la hidradenitis supurativa, las tasas de recurrencia de la enfermedad después de la escisión quirúrgica oscilan entre el 6% y el 47%, con mayor riesgo de dehiscencias, por lo que se debe optar por la movilización de colgajos de gran tamaño, que obturan adecuadamente el espacio y que permitan cierres sin tensión²³.
Referencias
1. Rehim, S. A., & Chung, K. C. Local flaps of the hand. Hand Clinics. 2014 May;30(2), 137-151. doi:10.1016/j.hcl.2013.12.004
2. Khouri J., Egeland B. (2011). The Keystone Island Flap: Use in Large Defects of the Trunk and Extremities in Soft-Tissue Reconstruction. Plast. Reconstr. Surg. 127: 1212.
3. Rao, A. L. Keystone flap: versatile flap for reconstruction of limb defects. Journal of clinical and diagnostic research. 2015 Mar;9(3):PC05-7. doi:10.7860/jcdr/2015/12595.5631
4. Mohan A., Ramman A., Mandal A. The keystone island flap: our experience in skin oncological reconstruction. Plastic surgery. Abstract Supplement. 2014.
5. Behan FC. The keystone design perforator island flap in reconstructive surgery. ANZ J Surg. 2003;73:112-120.
6. Oswaldo J. Gómez, MD. Oscar I. Barón, MD. Martha L. Peñarredonda, MD. Keystone Flap: Overcoming Paradigms. Plast Reconstr Surg Glob Open 2019;7:e2126; doi: 10.1097/GOX.0000000000002126;
Published online 14 March 2019.
7. Behan F, Sizeland A, Porcedu S, Somia N, et al. Keystone island flap: an alternative reconstructive option to free flaps in irradiated tissue. ANZ J Surg 2006;76:407-13.
8. Monarca C., Rizzo M., Sanese G. “Keystone flap: freestyle technique to enhance the mobility of the flap”. Re: ANZJ.Surg 2011;81:650-2.
9. Behan F. “Evolution of the fasciocutaneous island flap leading to the Keystone flap principle in lower limb reconstruction” ANZ J. Surg. 2008;78:116-117.
10. Barrera Novoa, CF; Gómez Díaz,OJ. Keystone flap: a safe, stable and aesthetic coverage option in the handling of salvage for myelo- meningocele. A purpose of 2 cases. Rev Col Cirugía Plástica y Reconstructiva 2019;25(2):52-60 http://www.ciplastica.com • ISSN 0120-2729.
11. Gómez Díaz, O; Barón Estrada, OI; Peñarredonda Franco, ML; Flórez Velásquez, SA. Keystone flap: stable coverage with skin saving. Rev Col Cirugía Plástica y Reconstructiva 2018;24(1):18-26 http:// www.ciplastica.com • ISSN 0120-2729.
12. Morris, S., Tang, M., Geddes, C.R. Vascular anatomical basis of perforator skin flaps Cir. Plas. Iberolatinoam. Octubre - Diciembre 2006;32(4):225-236.
13. Behan FC. The fasciocutaneous island flap: An extension of the angiotome concept. ANZ J Surg. 1992;62:874-886.
14. Behan F., et al. The Keystone perforator island flap. Part I: Anatomic study. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2007;60:883-897.
15. Douglas C., Morris O. The ‘keystone concept’: time for some science.
ANZ J Surg 2013;83:498-50.
16. Hean C., Menezes H., Behan F. The Island perforator flap design aug- ments vascularity Plastic and Reconstructive Surgery. 2013;132(3). Letters
17. Behan FC. The fasciocutaneous island flap: An extension of the angiotome concept. ANZ J Surg. 1992;62:874-886.
18. Behan F., Gurtner G., et al. The interosseous keystone Perforator island flap (ikpif): a novel Technique for minimizing radial Forearm flap donor morbidity” Plast. Reconstr. Surg. 131(5). Supplement.
19. Behan F., Findlay M. Et al. “Anatomical Basis for the Keystone Island Flap in the Upper Thigh” Plastic and Reconstructive Surgery. 2010; 125(1). Letters
20. Watkins, R. H., Dione, M., Ackerley, R., Backlund Wasling, H., Wessberg, J., & Loken, L. S. Evidence for sparse C-tactile afferent innervation of glabrous human hand skin. Journal of Neuro- physiology. 2020. doi:10.1152/jn.00587.2020
21. Behan F., McCallum P., et al. Block and tackle tension sutures in keystone island flaps. British Journal of Plastic Surgery 2009;01.047
22. Behan F., Rozen W., Tan S. Yin-Yang flaps: the mathematics of two keystone island flaps for reconstructing increasingly large defects. ANZ Journal of Surgery. 2011. Letter to the editor.
23. Wu, Y., Ngaage, L. M., Ge, S., Rada, E. M., Silverman, R. P., & Rasko, Y. M. Reconstruction for axillary hidradenitis suppurativa using one-stage local tissue rearrangement: A retrospective analysis of 53 cases. International Wound Journal, 2020;17(3):701- 707. doi:10.1111/iwj.13319


