Transferencia digital pie-mano - Digital hand-foot transfer
Keywords:
historia, transferencia, dedo, pie mano, history, transfer, finger, hand-footAbstract
ResumenSe presenta una revisión histórica, la técnica quirúrgica y la experiencia en la transferencia digital de pie-mano en el Servicio de Cirugía Plástica de la Universidad de Antioquia, Hospital San Vicente de Paul.
Abstract
A historical review, surgical technique and experience in digital hand-foot transfer are presented at the Plastic Surgery Service of the University of Antioquia, San Vicente de Paul Hospital.
Introducción
En el año 1552, Ambroise Paré (1510 - 1590), cirujano militar francés, barbero y convertido en médico de reyes, insinuó la posibilidad de las reparaciones vasculares. Carl Nicoladoni (1847-1902)⁵ (Anexo 1, tabla 1), nacido en la ciudad de Viena, Austria, realizó cirugías en el campo de la ortopedia, cirugía reconstructiva, cirugía urogenital y gastrointestinal. En cirugía ortopédica introdujo el concepto de trasplantación de un músculo sano a uno paralizado para mejorar una función; desarrolló la técnica para reconstrucción de un pulgar con el segundo dedo del pie, uniéndolos únicamente con la piel y sin reconstrucción de vasos sanguíneos, tendones o nervios, y permitiendo la revascularización por unas semanas, para luego soltarlos y permitir la viabilidad del dedo en la mano.
El 15 de junio de 1759, Samuel Hallowell, cirujano barbero, en el hospital de Newcastle en Tyne, hace la primera sutura vascular en una reparación de una arteria braquial por un aneurisma, con una aguja de acero de un cuarto de pulgada pasando un hilo como en la sutura de un labio leporino. Jhon Benjamin Murphy (1857-1916), nacido en Appleton (Wisconsin), médico cirujano abdominal, realizó en 1896 una anastomosis vascular completa.

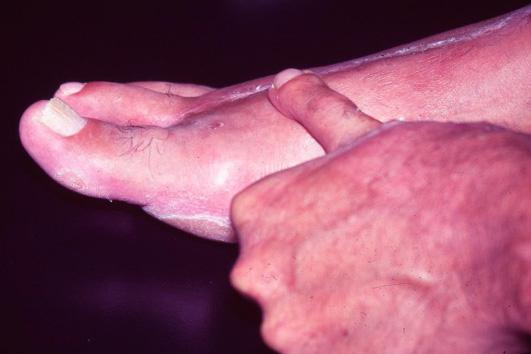



En los Estados Unidos, en el año 1960, hacen anastomosis microvasculares en vasos menores a 4 milímetros (1-2 mm), realizadas en orejas de conejos. Harold Kleinert (1921-2013), en Louisville, Kentucky, el 12 de noviembre de 1962 realiza una anastomosis de arteria digital en una amputación parcial. Harry Buncke¹⁰ describió la técnica de reconstrucción en mano con la transferencia del segundo dedo a la mano en el año de 1964, publicada en el año de 1966 y realizó la transferencia para reconstrucción del pulgar en un mono Rhesus. Robert Acland (1941-2016)²⁹, nacido en Exeter, Inglaterra, diseñó y adaptó instrumental microquirúrgico y perfeccionó sus clamps fundamentales para el ejercicio de la microcirugía, válidos hasta hoy.
En el año de 1973, Tsu-Min Tsai¹⁴ realiza una transferencia exitosa de los dedos segundo y tercero del pie para la mano en una reconstrucción del resto de los dedos excepto el pulgar. Bernard O´Brien²⁸ en Melbourne, Australia, hace una transferencia del segundo dedo del pie a la mano para reconstruir una aplasia del pulgar. Gregory M. Buncke. Semin plast-surg. 2002 Dec. 19; 36(49:21):211-220. History of Microsurgery: The legacy of Harry J. Buncke, M.D.¹³
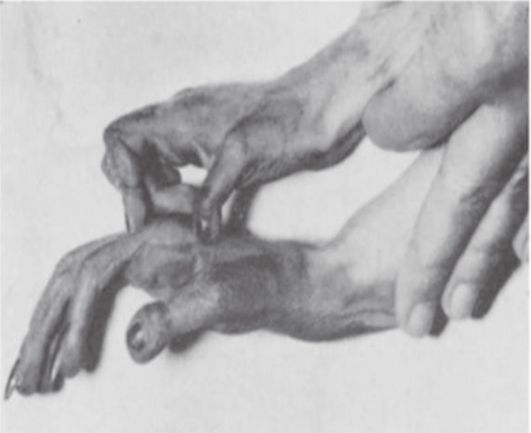
Técnica quirúrgica
Idealmente la intervención se debe de hacer en dos equipos quirúrgicos, uno en la mano y el otro en la extremidad inferior. Es prudente la utilización de torniquetes automáticos, los cuales se deben instalar con drenaje por elevación de la extremidad y no con banda elástica, para permitir ligera repleción venosa.



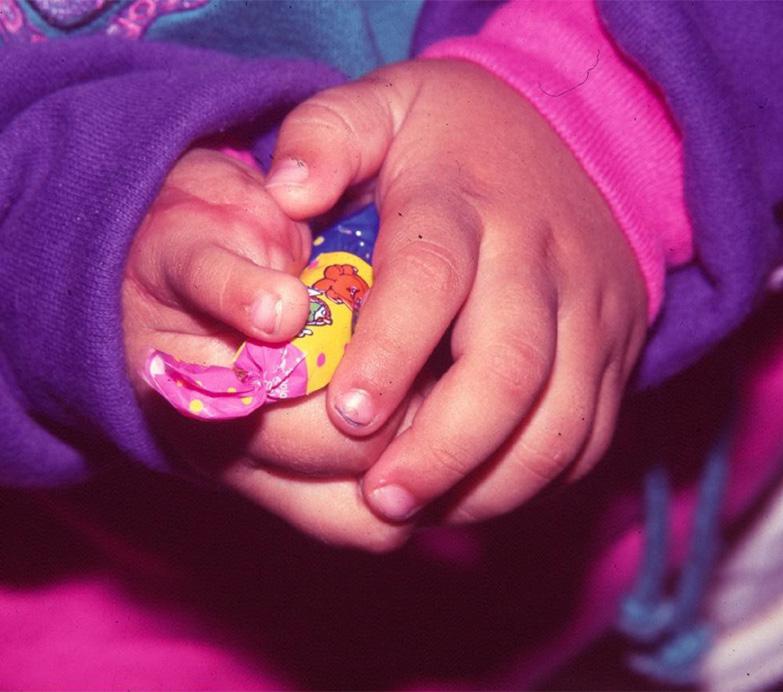
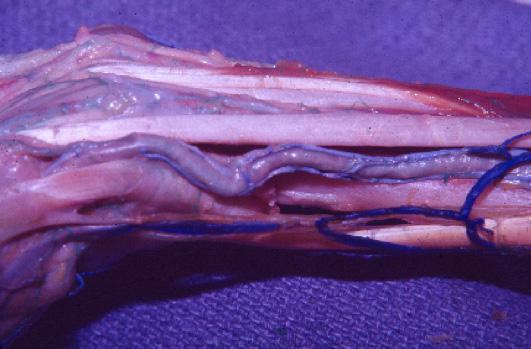
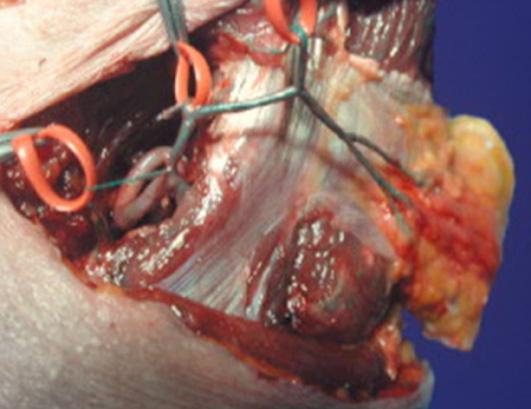
En el pie la incisión es dorsal marcada en forma triangular para el adecuado cierre final, hasta el espacio interdigital. Previamente se ha explorado con el sistema doppler la arteria dorsal del pie, arteria pedia, la cual es muy constante en la mayoría de los casos, aunque hay estudios como los de Adachi en 1928, que encontró su ausencia del 3% en 230 disecciones en cadáveres. Huber en 1941, 12% en 200 disecciones. Otros estudios de la arteria pedia mostraron los hallazgos de Alain Gilbert en 1976, quien encontró un calibre de la arteria entre 2 y 3 milímetros, y Bernard y Hoefel en 1984, con una longitud de la arteria dorsal del pie de 7 a 8 centímetros hasta antes de su bifurcación en el primer espacio interdigital. Se hace una disección cuidadosa de los vasos, buena hemostasia con sistema bipolar o la utilización de microclips, se puede hacer una esqueletización de los vasos a anastomosa para disminuir el volumen de tejidos al pasarlos a la mano y hacer así más fácil el cierre del sitio receptor. Disección tendinosa, identificación de los nervios y toma del segmento óseo según la necesidad del metatarsiano para la osteosíntesis en la mano. Una vez se toma el dedo del pie, el segundo equipo quirúrgico inicia el cierre del defecto, se indica una osteotomía del metatarsiano, liberando el torniquete. Se revisa la hemostasia, los vendajes de algodón y tela con férula de yeso durante 4 a 6 semanas.
En la mano, con magnificación inicial, generalmente con lupas, se diseca cuidadosamente la arteria radial y el sistema venoso dorsal, adventisectomía arterial y se prepara el campo para las anastomosis término terminal o término lateral. Las soluciones de irrigación con sulfato de magnesio o heparina diluida en suero salino, los materiales de sutura nylon 8/0, 9/0 o 10/0, se inicia por la anastomosis venosa. Previamente se hace la fijación ósea generalmente con clavos de kirschner, uno o dos, para evitar la rotación, se pueden pasar cruzados, tenorrafias y neurorrafias.
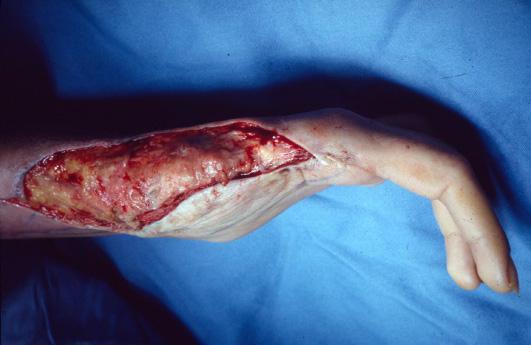
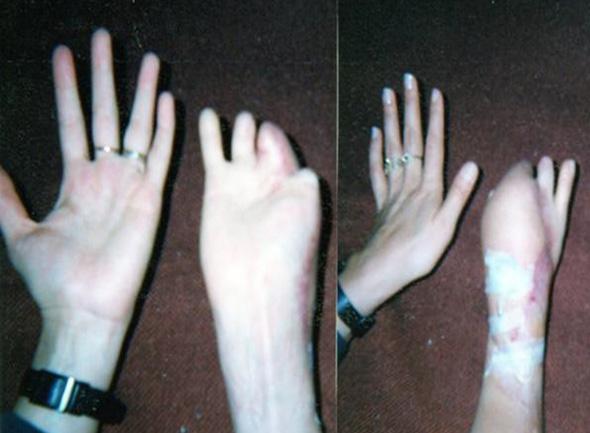
Se presenta el caso de una paciente quien el 2 de julio de 1993, sufrió un accidente de tránsito en calidad de pasajera, por una colisión contra un poste de energía, presentando quemaduras eléctricas en su extremidad superior; muy importantes en la mano, en la zona radial, pulgar y parcial de los otros dedos, traumas a nivel del tercio superior de la extremidad y fracturas costales.
Posteriormente con necrosis de estas estructuras y cicatrización por segunda intención. En el mes de febrero del año 1994, cuando los tejidos están cicatrizados y la paciente en recuperada física y mental, se plantea la reconstrucción funcional de su mano dominante pues insiste en continuar con sus estudios odontológicos.
Inicialmente se plantea la posibilidad de mejorar el recubrimiento del área radial de la mano, con resección del tejido cicatrizal inestable del área radial. Se diseña un colgajo libre escapular del lado izquierdo, colgajo de 14 x 8 centímetros basado en la arteria circunfleja escapular y en ese mes se practica la cirugía, con desbridamiento del área mencionada, toma del colgajo y con la arteria radial a dos centímetros proximal al pliegue palmar distal, con anastomosis término lateral con nylon 9/0, la anastomosis venosa se hace también término lateral a la vena cefálica.
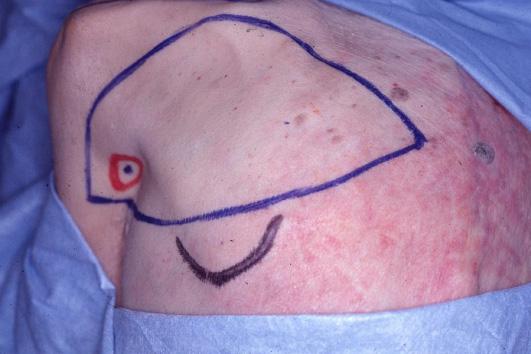
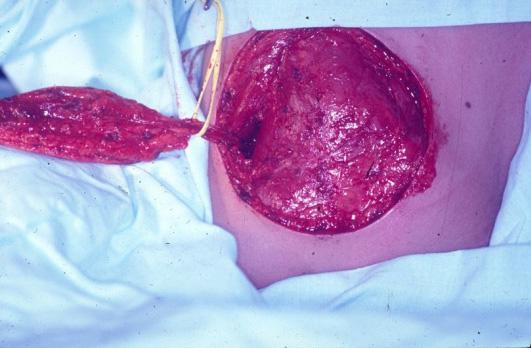
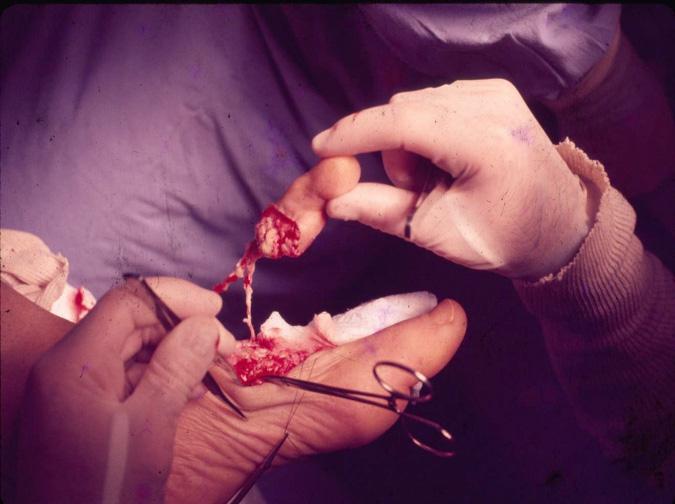
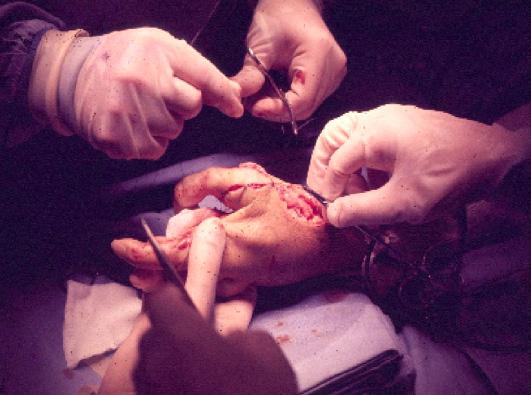

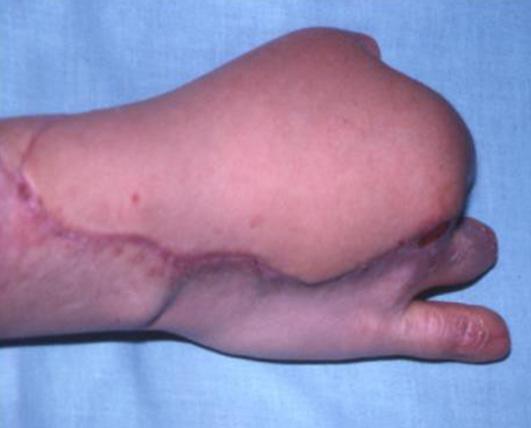
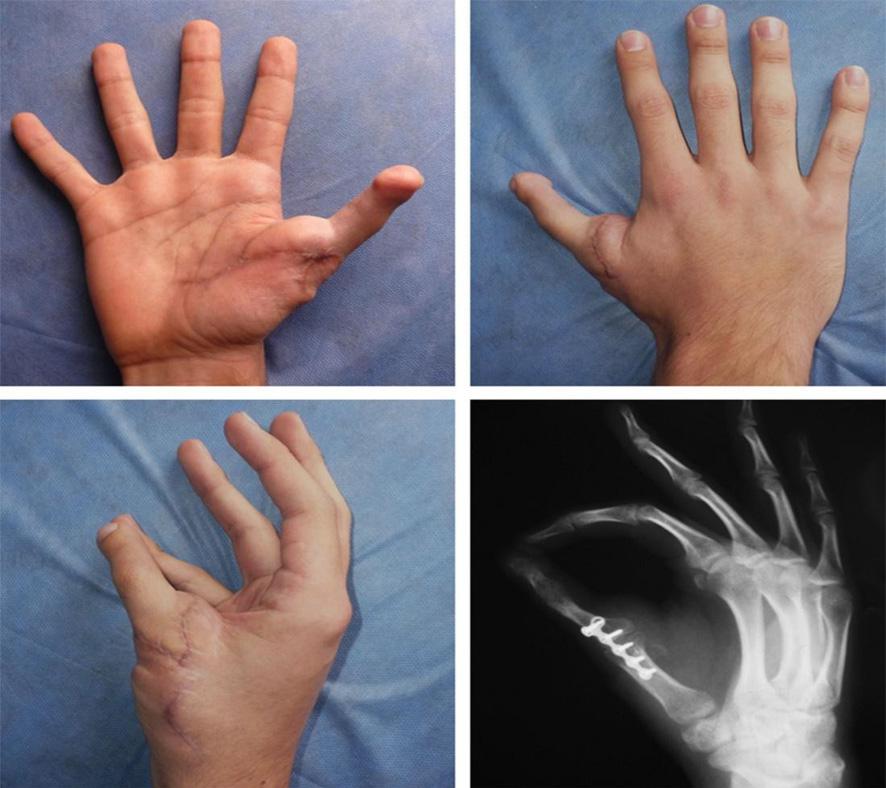
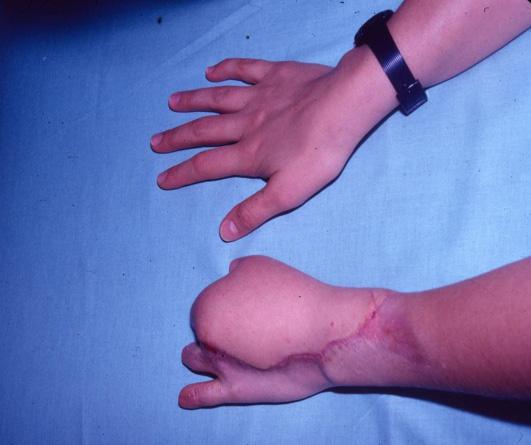
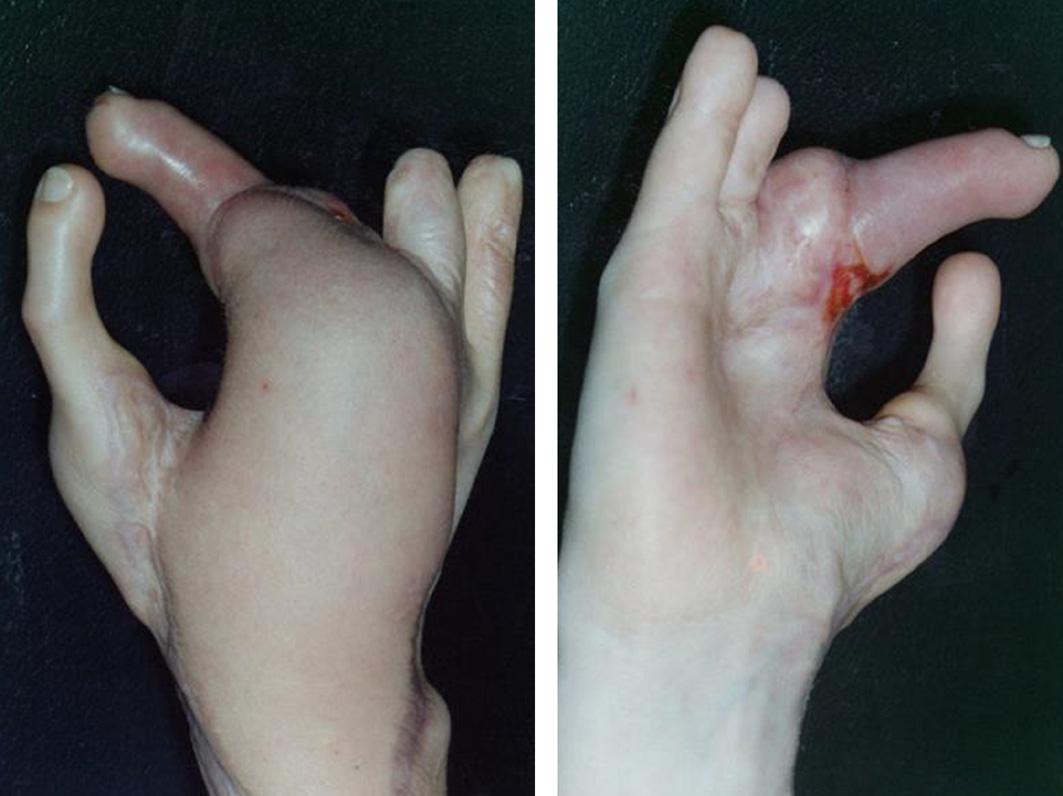
Seis meses después se programa para la transferencia digital del segundo dedo del pie derecho (digitus secundus pedis), aprovechando la condición genética de la paciente por tener un pie griego bilateral, significando que el segundo dedo del pie es más largo que el hallux; la técnica quirúrgica ya descrita, con anastomosis en la arteria radial 1,5 centímetros arriba de la primera anastomosis para el colgajo escapular. Cinco meses después se indica la transferencia digital del segundo dedo del pie izquierdo, con anastomosis receptoras sobre el eje de la misma arteria radial a dos centímetros proximalmente en relación a las anastomosis término laterales anteriores.
Posoperatorio
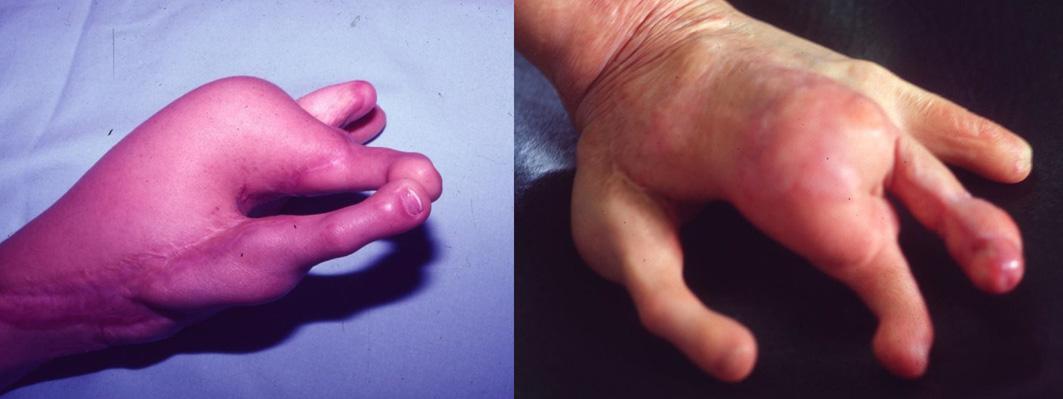
La hospitalización es de 7 a 10 días, observación estricta del comportamiento de las anastomosis vasculares con clínica del llenado capilar en el dedo en las primeras 12 horas y hasta las 72 horas para el retorno venoso. El control del dolor y la antibioterapia por una semana. Las férulas de yeso por cuatro semanas y los puntos por 10 días para la mano y 12 días en el pie.
El apoyo para la marcha dirigido con bastón por cuatro semanas y en rehabilitación a partir de la séptima semana.
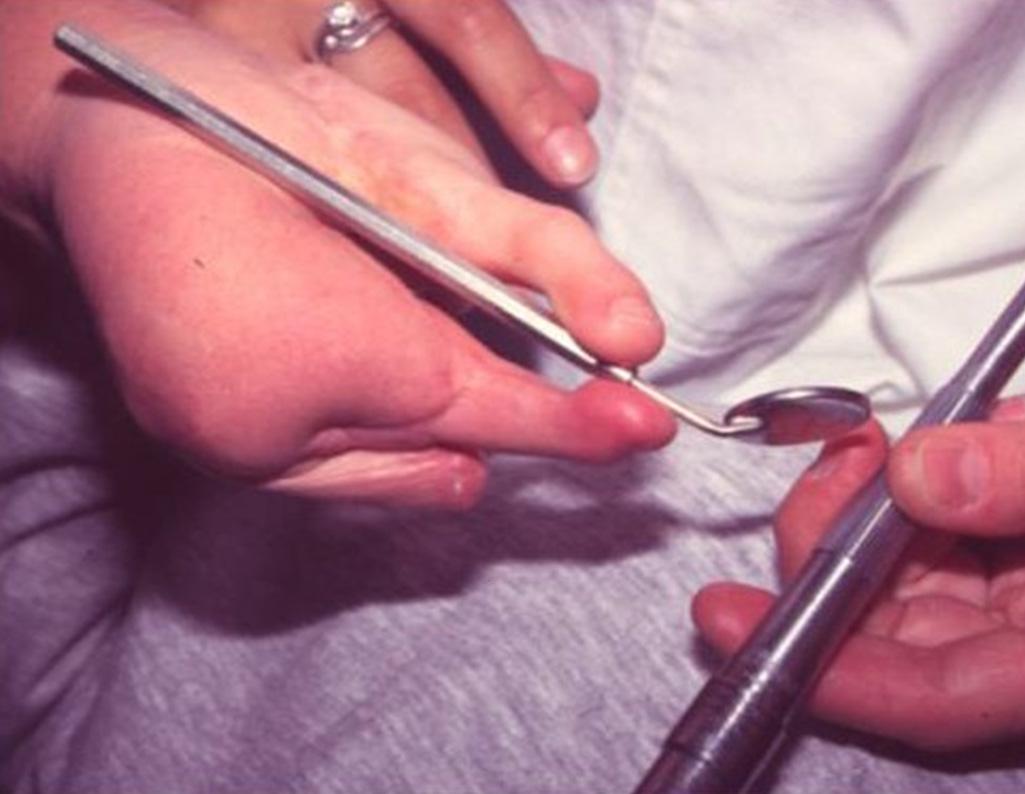
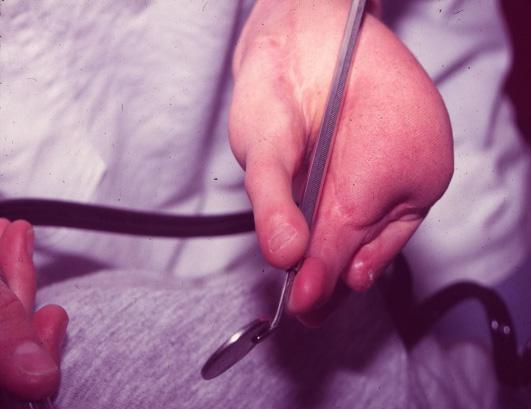
Complicaciones
Durante el posoperatorio de la transferencia digital del pie izquierdo se presentó un vasoespasmo sobre la anastomosis arterial, con un dedo hipotérmico y pálido durante 70 minutos, el cual cedió luego de aumentar la temperatura de la sala quirúrgica y medidas locales como suero salino tibio irrigado sobre el dedo.
Discusión
En la reconstrucción funcional de la mano, sea por cuadros congénitos o por secuelas postraumáticas u otras causas diferentes, la transferencia digital pie-mano, en las últimas décadas ha sido de una gran ayuda para lograr las metas en resultados estéticos y funcionales.
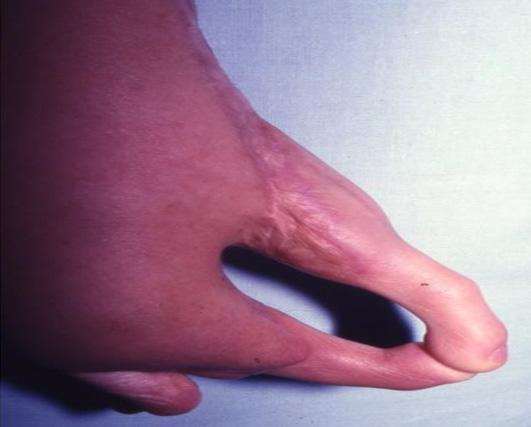
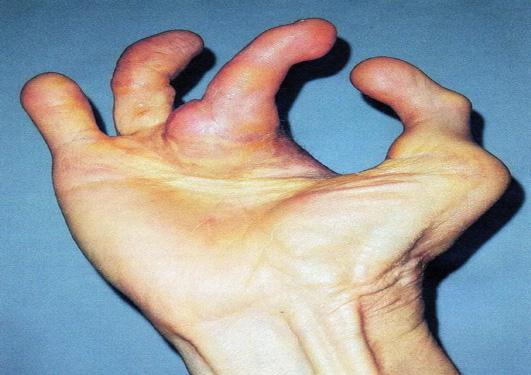
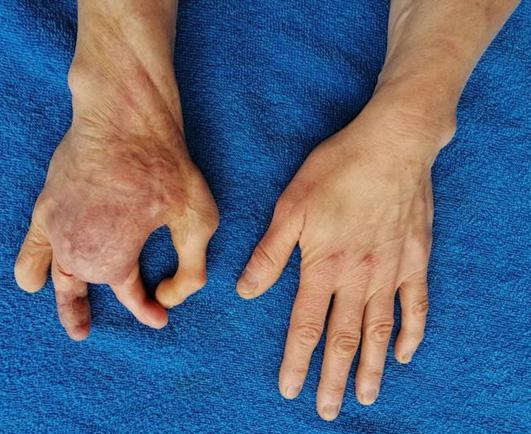
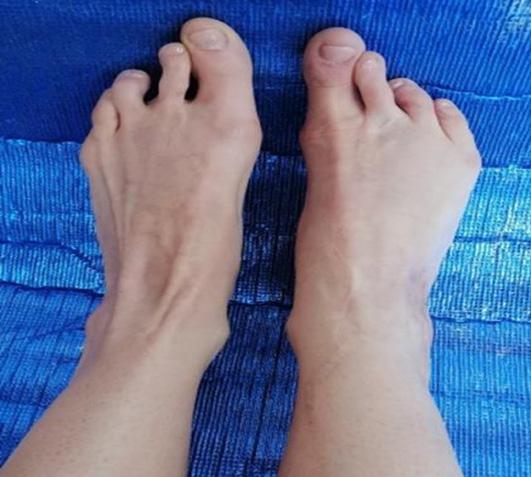

Inicialmente las cirugías de reconstrucción del pulgar en niños por ausencias congénitas daban los resultados más satisfactorios por la similitud del dedo pulgar en la mano y el segundo dedo del pie; se cumplía el principio de la cirugía reconstructiva de utilizar tejidos muy similares en el reemplazo quirúrgico.
En la actualidad las posibilidades de cirugías con un gran futuro de adaptación ergonómica por medio de las transferencias microquirúrgicas del pie son fundamentales. Hoy en día las indicaciones según Marco Godina de hacer microcirugía en pacientes urgentes, cobran actualidad para obtener resultados más satisfactorios incluyendo las transferencias digitales pie-mano.
No hay conflictos de interés.
References
1. Duogyve Y., Gu Y.D. Thumb reconstruction utilizing second toe transplantation by microvascular anastomosis report of 78 cases. Chin. Med. Jor. 1979; 92: 295-309.
2. Van Holder C., Giele H., Gilbert Alain. Double second toe transfer in congenital anomalies. J. Hand Surg. Br. 1999; 29: 471-475.
3. Gilbert A. Vascular anatomy of the first space of the foot. Reconstruc- tion of the thumb. London: Chapman and Hall; 1989, p. 205.
4. Kotkansalo T., Vilkki S., Elo P., Luukkaala T. Long term functional results of microvascular toe-to-thumb reconstruction.Jour.Hand SurgMarzo 211;36(3): 194-204.
5. Nicoladoni C. Daumenplastik Wien Klin Wochenshr. 1897; 10: 663.
6. Cobbett J.R. Free digital transfer. Report of a case of transfer of a great toe to remplace an amputeted thumb. J. Bone Joint Surg. Nov. 1969;51(4):677-9.
7. Trasferencia de los dedos del pie a la mano en una amputación total de los dedos: a propósito de un caso. V. sanguesa, J. Pradales, A. Recarte, P. Lecumberi.
8. Steichen J., Weiss A. reconstruction of traumatic absencs of the thumb by microvascular free tissue transfer from the foot. Hand clinics, 1992;8:17-32.
9. Koshima I., Etoh H., Moriguchi T. Soeda S. Sixty cases of partial or total transfer for repair of finger losses. Plastic and Reconstructive Surgery. 1993;92:1331-1338.
10. Trasplante del segundo dedo del pie a la mano: Una opción quirúrgi- ca para las amputaciones en la mano. Enrique Vergara Amador. Pro-
fesor de ortopedia y traumatología, cirugía de la mano y microcirugía. Universidad Nacional. Bogotá, Colombia.
11. Revista Colombiana de Ortopedia y Traumatología 2004;18:43-50.
11. Guy D., Cheng D. S., Zang J.M., Cheng J.M. Long term results of toe-transfer retrospective analisys. Journal Reconstructive Microsur- gery 1997;13:405-408.
12. Lutz B.S., Wei F.C. Basic principles on toe-to-hand transplantation.
Chang Gung Med. J. 2002; 25: 568 - 76.
13. Buncke H. J., Buncke C.M., Schultz W.P. Inmediate Nicoladoni procedure in Rhesus Monkey hallux to hand transplantatio utilizing microminiature anastomosis. Br. J. P. Surg. 1996; 19:332-337.
14. TsaiT. M. 2-3 toe trasplantation to a metacarpal amputated hand.
Ann.Acad. Med.Singap. 1979 oct; 8(4): 413-418.
15. Gilbert A. Composite tissue transfers from the foot: Anatomic basis and surgical technique. In: Daniller A, Strauch B. eds. Symposium on Microsurgery St. Louis Mosby, 1976.
16. Rosa Montesinos- Eder Herrera. Transposición de dedos del pie a la mano en medicina física y rehabilitación. Revisión narrativa. Lima- Perú.
17. O´brien B.M. Microvascular reconstructive surgery. Edimburg Chur- chil Livingstone. 1977;2(109):76-77.
18. Nemesio Hernández Rodríguez, Mario Mendoza Muñoz, José Fran- cisco Clifton Correa. Acta ortopédica Mexicana. Nov-Dic, 2006; 251-255. Hospital Médica Sur.
19. A. Placer, J.A. Lozano. Transferencia microquirúrgica del segundo dedo del pie para reconstrucción de mano catastrófica. Servicio de Cirugía Plástica Reparadora y Estética. Hospital Virgen del Camino, Pamplona. Anales del sistema Sanitario de navarra. Sept-Dic, 2007; 30:3.
20. Wei F.C., el Gammal T.A., Lin C.H., Chuang C.C., Chen H.C. Meta- carpal Hand: Clasification and guidelines for microsurgical recons- truction with toe transfers. Plastic and Reconstructive Surgery 1997; 99:122-128.
21. Woo S.H., Kim J.S., Seul J.H. Inmediatetoe-to-hand transfer in acute hand injuries, overall results, compared with results for elective cases. Plastic and Reconstructive Surgery. 2004;113:882-892.
22. Wei F.C., Chen H.C., Chuang C.C., Jeng F.S., Lin C.H. Aestetic refinements in toe-to-hand transfer surgery. Plastic and Recons- tructive Surgery. 1996;98:485-490.
23. Delpiñal F., Herrero F,. Jado E., Fuente M., García-Cabeza J.M. Transplantes de dedo de pie a mano: Análisis de las anomalías arte- riales, la disección del pie y la revascularización. Cirugía Plástica Iberolatinoamericana 2000;26:309-317.
24. Adachi, B. and Hasebe, K. Anatomie der Japaner 2: Das Arterien- system der Japaner. Kaiserlich-Japanischen Universitatzu Kyoto, Kyoto. 1928;2.
25. Bernard C., Hoefel J. C. Radio anatomie des artéres du pied. Journal Radiol, 1984;65(1):9-15.
26. Bailleul J.P., et al. Anatomie descriptive et topographique de lártére dorsale du pie (pedieuse). Bulletin anat. 1984;58(200):15-25
27. Microsurgery in anastomosis of small vessels. Jacobs. J. H. Suárez E. L., 1960. Medicine Engineering-Surgical fórum
28. Microvascular Surgical Technique. B. O´brienP. N. Medical Journal of Australia. Henderson April 1, 1970.
29. Acland Robert. Microvascular anastomosis a device for holding say sutures an a new vascular clamp. Surgery. 1974;75(2):185-7.
30. Carrell A. The surgery of blood vessels etc. Bull. Jhon Hopkins Hosp. 1907;18:1828.


